| |
La
capacidad ventilatoria del aparato respiratorio depende de la normalidad
de la bomba formada por los músculos respiratorios, que constituyen
la parte motora activa, y por las estructuras pasivas del tórax
y abdomen, que constituyen el soporte mecánico para la acción
muscular.
ANOMALIAS DE LA FUNCION
MUSCULAR RESPIRATORIA
Para la respiración
normal de reposo sólo se usa una parte muy reducida de la
capacidad total de los músculos respiratorios, de manera
que existe una considerable reserva para enfrentar aumentos considerables
de la exigencia respiratoria. Esta reserva puede disminuir y agotarse
si se altera la función neuro-muscular como ocurre en poliomelitis,
radiculoneuritis, secciones medulares, miastenia, miopatías,
etc., atrofia muascular por desuso o desnutrición o por fatiga
muscular provocada por un aumento del trabajo respiratorio en enfermedades
toracopulmonares. Hasta hace aproximadamente cinco décadas,
el estudio clínico de la función muscular respiratoria
se reducía a las enfermedades neuromusculares, en las cuales
el trastorno muscular era evidente. Si bien se suponía que
estos músculos también podían alterarse en
enfermedades respiratorias, este aspecto no era evaluado sistemáticamente.
La introducción de técnicas simples para el estudio
de la función muscular respiratoria ha permitido conocer
la real importancia de su debilidad y fatiga como mecanismos causales
o agregados de insuficiencia respiratoria.
DEBILIDAD Y FATIGA
MUSCULAR INSPIRATORIA
Desde el punto de vista
mecánico, la fatiga muscular se define como la incapacidad
de un músculo para continuar desarrollando la fuerza y velocidad
de contracción adecuadas para la demanda metabólica,
que revierte con el reposo muscular. La debilidad muscular se define
como la reducción fija de la capacidad para generar fuerza
de un músculo que no es reversible con su reposo. Ambas condiciones
son un factor causal de hipoventilación y retención
de CO2.
La fatiga muscular se
divide en dos subtipos: central si la falla para generar fuerza
se debe a una reducción de actividad de los centros motores,
y periférica si la fatiga se produce a nivel de la unión
neuromuscular o en el aparato contráctil. Por lo general
los dos tipos de fatiga ocurren cuando el aparato respiratorio debe
vencer una carga fatigante. La fatiga central sería un mecanismo
protector del CNS para evitar el daño de las fibras musculares.
La fatiga muscular periférica
se produce cuando las demandas de energía superan sostenidamente
a los aportes que recibe el músculo. Los mecanismos íntimos
que explican la fatiga no son del todo conocidos, pero existen evidencias
de que se asocia a una acumulación de metabolitos, con disminución
del pH intramuscular.
ETIOLOGIA
En patología respiratoria
existen numerosas condiciones que facilitan la aparición
de fatiga muscular, tanto por aumento de los requerimientos como
por disminución de los aportes de energía. En la mayoría
de los casos la etiología es multifactorial, observándose
una combinación de ambos mecanismos.
Factores que aumentan las demandas
de energía
1. Aumento del
trabajo respiratorio
- Aumento sostenido y marcado del volumen
minuto
- Cambios en el patrón respiratorio
que, por alterar la relación óptima entre frecuencia
y volumen corriente, disminuyen la duración del reposo
espiratorio
- Aumento de la resistencia de la vía
aérea
- Disminución de la distensibilidad
pulmonar
- Disminución de la distensibilidad
del tórax, como ocurre en la cifoescoliosis, obesidad,
toracoplastías, etc.
2. Disminución
de la fuerza muscular inspiratoria
-
Aumento de la capacidad
residual funcional (Figura 15-1) que pone a los músculos
en posición de semi-inspiración por lo que quedan
en desventaja mecánica por estar acortados por debajo
de su longitud óptima de contracción. Igualmente,
en casos con gran aumento del volumen residual, el diafragma
se aplana perdiendo su forma de cúpula, por lo cual su
acortamiento no aumenta el diámetro vertical del tórax
ni la presión negativa intratorácica. El único
efecto de la contracción diafragmática en estas
condiciones es traccionar centrípetamente sus inserciones
periféricas, con lo que deprime el reborde costal inferior
(Signo de Hoover).
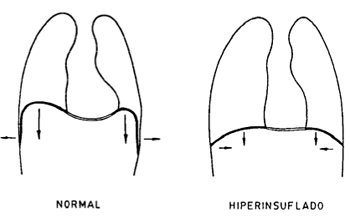
Figura 15-1. Efecto de la hiperinsuflación
pulmonar sobre la función diafragmática. En
condiciones normales (izquierda), la contracción
del diafragma aumenta los diámetros longitudinal,
anteroposterior y lateral del tórax (ver Figura 2-5).
En la hiperinsuflación pulmonar, la contracción
del diafragma no modifica o aumenta escasamente el diámetro
longitudinal y tracciona centrípetamente sus inserciones
costales, lo que se puede apreciar en el examen físico
(signo de Hoover).
- El único efecto de la contracción
diafragmática en estas condiciones es traccionar centrípetamente
sus inserciones periféricas, con lo que deprime el reborde
costal inferior (signo de Hoover).
- Atrofia muscular por desnutrición,
inactividad o efectos sistémicos de la inflamación
pulmonar: se observa con frecuencia en pacientes con enfermedades
respiratorias crónicas y en enfermos en respiración
mecánica prolongada.
- Compromiso neurológico. En lesiones
neurológicas centrales altas la paralisis respiratoria
es completa y si son por debajo del
centro frénico pueden interferir en la estabilidad del
torax al paralizar a músculos
toracicos. Las lesiones periféricas de los nervios frénicos
generalmente producen paralisis difragmáticas unilaterales
3. Disminución
de la eficiencia muscular
La eficiencia muscular es la relación
entre la energía consumida y el trabajo externo desarrollado.
En algunas situaciones ya mencionadas , el diafragma debilitado
se contrae isométricamente y no desciende hacia el abdomen
(Figura 15-2).
Si bien esta contracción
evita la respiración paradójica, fijando el piso del
tórax, ella no contribuye a la ventilación. Esto significa
un gasto de energía sin producción de trabajo externo,
circunstancia en que la eficiencia es nula.
Situaciones en que disminuye
el aporte de energía a los músculos respiratorios
La energía necesaria
para la contracción muscular proviene de los depósitos
intramusculares y del aporte que llega por vía sanguínea.
La energía disponible puede disminuir por varios mecanismos:
1.- Disminución del
flujo sanguíneo a los músculos inspiratorios
- Caída del gasto cardíaco:
en experimentos en animales en shock cardiogénico se
ha podido comprobar que la muerte se produce por fatiga de los
músculos inspiratorios, disociación electromecánica
y paro respiratorio, lo que conduce al paro cardíaco
por hipoxia,
- Redistribución de la perfusión:
durante el ejercicio intenso el flujo se deriva hacia los músculos
esqueléticos en actividad, con déficit relativo
de la perfusión del diafragma.
- Aumento de la intensidad y de la duración
de la contracción del diafragma para vencer una resistencia
ventilatoria aumentada, lo que interfiere en la perfusión
adecuada del músculo.
2.-Alteración cualitativa
de la sangre arterial
- Disminución del contenido de
O2 por hipoxemia o anemia.
- Disminución de substratos (glucosa,
fosfatos, ácidos grasos, etc.) por deficiente aporte
nutricional.
3.-Caída de los depósitos
de energía intramuscular
- Desnutrición
- Tiempo insuficiente para la recuperación
por acortamiento del tiempo de reposo espiratorio.
Alteraciones electrolíticas
Además de las
condiciones mencionadas, la función muscular inspiratoria
se puede alterar por deficiencia de algunos electrolitos. Se ha
demostrado que la hipofosfemia y la hipomagnesemia disminuyen la
contractibilidad del diafragma, por lo que pueden convertirse en
factores importantes en el fracaso de la desconexión de la
ventilación mecánica en pacientes con alteraciones
nutricionales. La hipocalcemia también disminuye la contractibilidad
diafragmática, a través de una alteración del
acoplamiento excitación-conducción. La hipokalemia
grave produce una importante debilidad muscular generalizada, que
también compromete la musculatura respiratoria.
Drogas
Algunas drogas son capaces
de modificar la contractilidad del diafragma. Los antibióticos
aminoglicósidos pueden producir bloqueo neuromuscular, habiéndose
observado parálisis muscular aguda especialmente con la administración
de neomicina y, con menos frecuencia, con la de gentamicina y amikacina.
En consecuencia, estos antibióticos deben utilizarse con
cautela en los enfermos respiratorios crónicos. Los corticoides,
de uso frecuente en pacientes respiratorios, pueden producir una
miopatía generalizada, que también afecta a la musculatura
respiratoria. Por otra parte, drogas como la cafeína y la
teofilina aumentan la contractilidad de los músculos respiratorios.
Se ha demostrado en seres humanos que la administración de
una dosis de carga de aminofilina es capaz de aumentar la presión
transdiafragmática máxima, especialmente si este músculo
se encuentra fatigado. La utilidad clínica de este efecto
ha sido puesta en duda porque la magnitud del aumento es de sólo
10-20%.
MANIFESTACIONES DE INSUFICIENCIA
MUSCULAR RESPIRATORIA
SIGNOS DE SOBRECARGA
DE LA MUSCULATURA RESPIRATORIA
El riesgo de fatiga respiratoria
puede anticiparse por la presencia de signos que ponen de manifiesto
una mayor exigencia a la musculatura respiratoria:
a) Utilización de
musculatura auxiliar inspiratoria, especialmente notoria en los
esternocleidomastoideos
b) Adopción de posiciones
corporales especiales, tales como sentarse inclinado hacia delante,
con lo que se eleva el diafragma y apoyando
las extremidades superiores sobre las rodillas o sobre alguna
base firme lo que permite que los pectirales,, insertos en los
húmeros, eleven la parrilla costal.
c) Disnea exagerada al
utilizar las extremidades superiores, debida a la interferencia
del movimiento de la cintura escapular sobre la eficacia de la
musculatura auxiliar.
d) Alivio de la disnea
al adoptar la posición supina, en la cual se eleva el diafragma
por presión de la vísceras abdominales.
e) Espiración activa
por contracción de los músculos del abdomen.
f) Disminución de
la presión inspiratoria y transdiafragmática máximas:
se ha demostrado que la fatiga diafragmática aparece cuando
se utiliza un 40% o más de la presión transdiafragmática
máxima, umbral que se puede alcanzar ya sea porque se debe
emplear una presión transdiafragmática muy alta
o porque la presión transdiafragmática máxima
está disminuida. Existe riesgo de fatiga muscular respiratoria
cuando la presión inspiratoria máxima, medida en
la boca, es inferior a 50 cm H2O.
Hay que tener en cuenta
que estas presiones máximas dependen del esfuerzo voluntario
del paciente, por lo que se postula que las presiones obtenidas
con estimulación eléctrica o magnética proporcionan
información más fidedigna.
g) Signo de Hoover, o retracción
inspiratoria del perímetro inferior del tórax, que
revela aplanamiento diafragmático por gran hiperinsuflación
pulmonar.
ALTERACIONES
DE LA FUNCIÓN DIAFRAGMÁTICA
En la Figura
15-2 se muestran los trazados de presión diafragmática
obtenidos en condiciones normales, en la parálisis diafragmática
y durante una situación intermedia, como es la contracción
isométrica del diafragma. Se ilustran, además, los
movimientos resultantes del tórax y del abdomen. En condiciones
normales la contracción del diafragma produce un aumento
en la presión abdominal que desplaza sus paredes hacia fuera
y expande la base del tórax, lo que disminuye la presión
intratorácica

Figura 15-2. Trazados de presiones gástrica
(Pga), esofágica (Pes) y transdiafragmática (Pdi)
y movimientos del tórax y abdomen en diferentes condiciones.
En la respiración normal (A) el descenso del diafragma hace
más negativa la Pes y aumenta la Pga y Pdi. En estas condiciones
tanto el tórax como el abdomen se mueven hacia fuera. En
la parálisis diafragmática bilateral (B) la inspiración
se efectúa por contracción de intercostales y accesorios.
La presión negativa intratorácica se transmite al
abdomen a través del diafragma fláccido, por lo que
existe una caída de la Pga durante la inspiración
y no se establece una diferencia de presión entre ambos lados
del diafragma (Pdi = 0). En este caso la pared abdominal se mueve
paradójicamente hacia dentro durante la inspiración.
La figura C muestra una situación intermedia: la inspiración
en este caso también se realiza por contracción de
intercostales y accesorios, pero la presión negativa intratorácica
no se transmite al abdomen debido a que el diafragma se contrae
isométricamente. Como el diafragma no se acorta, la Pga no
cambia y no se produce respiración paradójica.
Cuando hay parálisis,
fatiga marcada o la contracción del diafragma es insuficiente
, el individuo utiliza los músculos intercostales y accesorios,
que agrandan el tórax produciendo una caída de la
presión intratorácica. Esta presión negativa
se transmite hacia el abdomen a través del diafragma flácido,
lo que produce una depresión de la pared abdominal (respiración
paradójica). Como no existe diferencia de presión
entre el abdomen y el tórax, porque el diafragma no se ha
contraído, la Pdi es cero. En esta condición es frecuente
que el diafragma se mueva en sentido normal, pero pasivamente, debido
a que la contracción de los músculos abdominales durante
la espiración eleva el diafragma, mientras que durante la
inspiración la relajación de estos músculos
permite que el diafragma descienda pasivamente. En consecuencia,
la observación radioscópica de los movimientos diafragmáticos
no permite detectar una parálisis si ésta es bilateral.
El diafragma parcialmente
alterado puede generar una contracción isométrica
del diafragma, que se observa en casos no tan extremos de disfunción
diafragmática. En esta condición el músculo
se contrae sin acortarse, por lo que no desciende hacia el abdomen
y no cambia la presión abdominal. El individuo utiliza los
músculos intercostales y accesorios para generar la presión
negativa intratorácica, la que no se transmite hacia el abdomen
porque el diafragma está contraído lo suficiente como
para mantener su posición.
Los desplazamientos
del tórax y del abdomen producidos por estos cambios de presión
pueden ser valorados en el examen físico con el paciente
en posición supina, mediante la palpación simultánea
de la región supraumbilical del abdomen y de la zona medioesternal
del tórax. De este modo es posible diagnosticar la presencia
de respiración paradójica y el uso de la musculatura
abdominal.
SECUENCIA DE LOS SIGNOS
DE FATIGA
La secuencia de los signos
clínicos y de laboratorio de fatiga diafragmática
se ha podido estudiar en pacientes con insuficiencia respiratoria
en ventilación mecánica, durante las etapas de desconexión
del respirador. Si bien estos signos son útiles, no son específicos
de fatiga muscular inspiratoria.
La secuencia observada es la
siguiente:
1. Aumento de la frecuencia
respiratoria sin que siga aumentando el volumen corriente como
tentativa de aumentar el volumen minuto y la ventilación
alveolar.
2. Alternación de
períodos de respiración diafragmática con
períodos de respiración costal; utilización
de músculos intercostales y accesorios; movimientos paradójicos
del abdomen o contracción isométrica del diafragma.
Todo esto permite que un grupo muscular descanse mientras el otro
se contrae. La respiración paradójica también
puede observarse en ausencia de fatiga diafragmática cuando
existe descoordinación diafragmática en ejercicio
o cuando su contracción es ineficiente.
3. Aumento de la PaCO2
y acidosis respiratoria aguda, que traducen la caída de
la ventilación alveolar por disminución del VC.
4. Caída de la frecuencia
respiratoria, que indica que el paro respiratorio es inminente.
PREVENCION DE LA DISFUNCIÓN
MUSCULAT RESPIRATORIA
De acuerdo con lo expuesto,
y como más adelante veremos en clínica, ante un paciente
con disfunción o fatiga muscular respiratoria lo lógico
es tomar medidas que reduzcan la carga respiratoria, aumenten los
aportes de energía, mejoren la contractibilidad muscular
y, si lo anterior resulta insuficiente, hagan reposar los músculos
mediante respiración mecánica.
PARALISIS DIAFRAGMATICA
La parálisis diafragmática
se debe a una lesión de los nervios frénicos, que
puede ser uni o bilateral. La causa más frecuente es el traumatismo
en intervenciones quirúrgicas torácicas, observándose
también en infiltraciones neoplásicas del mediastino.
La parálisis bilateral causa disnea importante que característicamente
aumenta en el decúbito, porque el peso de las vísceras
abdominales desplaza al diafragma flácido hacia el tórax.
La hemiparálisis del
diafragma puede hacerse evidente en el examen físico por
respiración paradójica en el lado de la parálisis.
En la radioscopia se observa que, mientras el hemidiafragma normal
desciende hacia el abdomen durante la inspiración, el paralizado
asciende hacia el tórax. Este fenómeno se puede apreciar
mejor si se le indica al paciente que inspire bruscamente por la
nariz. En casos con hemiparálisis diafragmática sin
enfermedad pulmonar concomitante, la disminución global de
la función respiratoria es moderada y generalmente se asocia
a escasos síntomas. En cambio, si la hemiparálisis
se produce en un paciente con pulmón alterado, la alteración
de la función muscular se hace más evidente probablemente
por el efecto aditivo de la mayor carga que significa la enfermedad
pulmonar.
ALTERACIONES DE LA CAJA
TORACICA
Diferentes enfermedades
pueden comprometer la caja torácica y disminuir su distensibilidad:
Cifoescoliosis
Es la más frecuente
e importante de las enfermedades del tórax. La mayoría
de las veces es de causa desconocida y se produce por una deformación
y rotación anómala de las vértebras torácicas
que modifica en forma muy acentuada la estructura de la columna
y parrilla costal. Por combinaciones variadas de cifosis y escoliosis,
se produce una protuberancia o giba dorsal. Estas alteraciones determinan
una mayor rigidez del tórax que exige mayor trabajo de los
músculos respiratorios que están, además, en
posiciones anómalas. Esta combinación lleva a la larga
a fatiga de estos músculos, con la consecuente insuficiencia
respiratoria y retención de CO2 en las etapas
avanzadas de la afección. El pulmón en sí mismo
puede presentar zonas de atelectasia con trastornos  /Q
porque el tórax deformado impide su adecuada expansión /Q
porque el tórax deformado impide su adecuada expansión
Toracoplastía
Antes de la existencia
de tratamiento antibiótico eficaz para la TB se practicaba
esta intervención quirúrgica, que consistía
en la resección de trozos de costillas para poder hundir
la pared torácica y así colapsar el pulmón
enfermo. Esta deformación altera la distensibilidad del tórax
y aumenta el trabajo de la respiración, pero en menor grado
que en la cifoescoliosis. Sin embargo, algunos pacientes pueden
llegar también a la insuficiencia respiratoria con retención
de CO2.
Obesidad
En la obesidad mórbida
el peso de la capa anómala de tejido adiposo acumulada sobre
el tórax significa un aumento de carga que contribuir a la
claudicación de la musculatura inspiratoria, determinando
insuficiencia respiratoria con retención de CO2.
Tórax volante
A raíz de fracturas
costales múltiples una parte de la pared torácica
puede perder su conexión al resto y quedar con movimientos
independientes, por lo que la generación de las presiones
respiratorias se altera en forma importante, como se verá
en el capítulo 54.
|
|
